A aterosclerose é uma das principais doenças cardiovasculares e uma das maiores causas de morte no mundo, segundo a Organização Mundial da Saúde (OMS). Ela se desenvolve de forma silenciosa, provocando o endurecimento e o estreitamento das artérias devido ao acúmulo de gordura, colesterol e outras substâncias na parede dos vasos sanguíneos. Com o passar do tempo, esse processo pode comprometer a circulação e causar complicações graves, como infarto e AVC.
Neste artigo, você vai entender o que é a aterosclerose, seus sintomas, fatores de risco e quais são os tratamentos disponíveis para controlar a doença e proteger sua saúde cardiovascular. Continue a leitura e entenda mais.
O que é a aterosclerose?
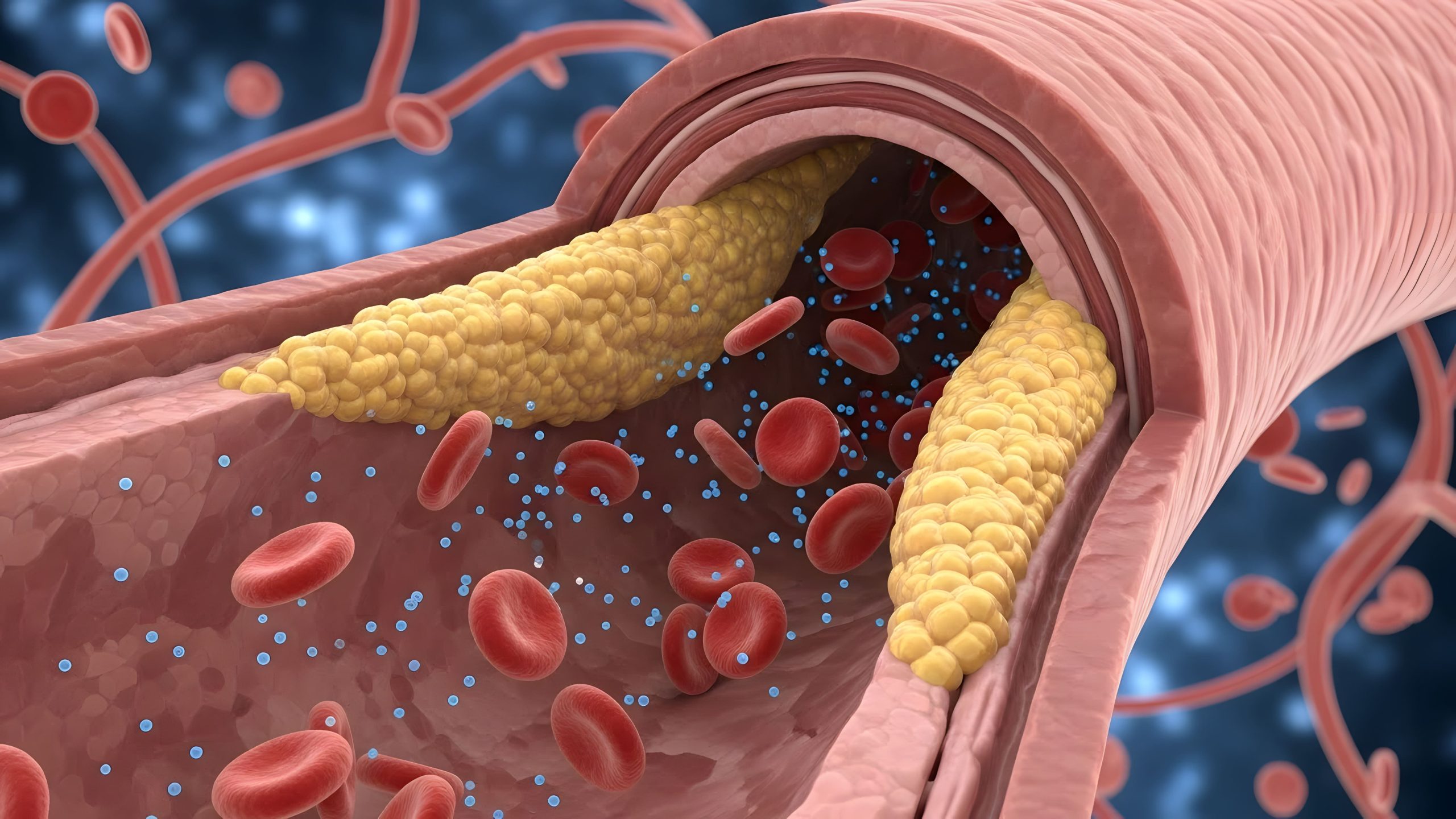
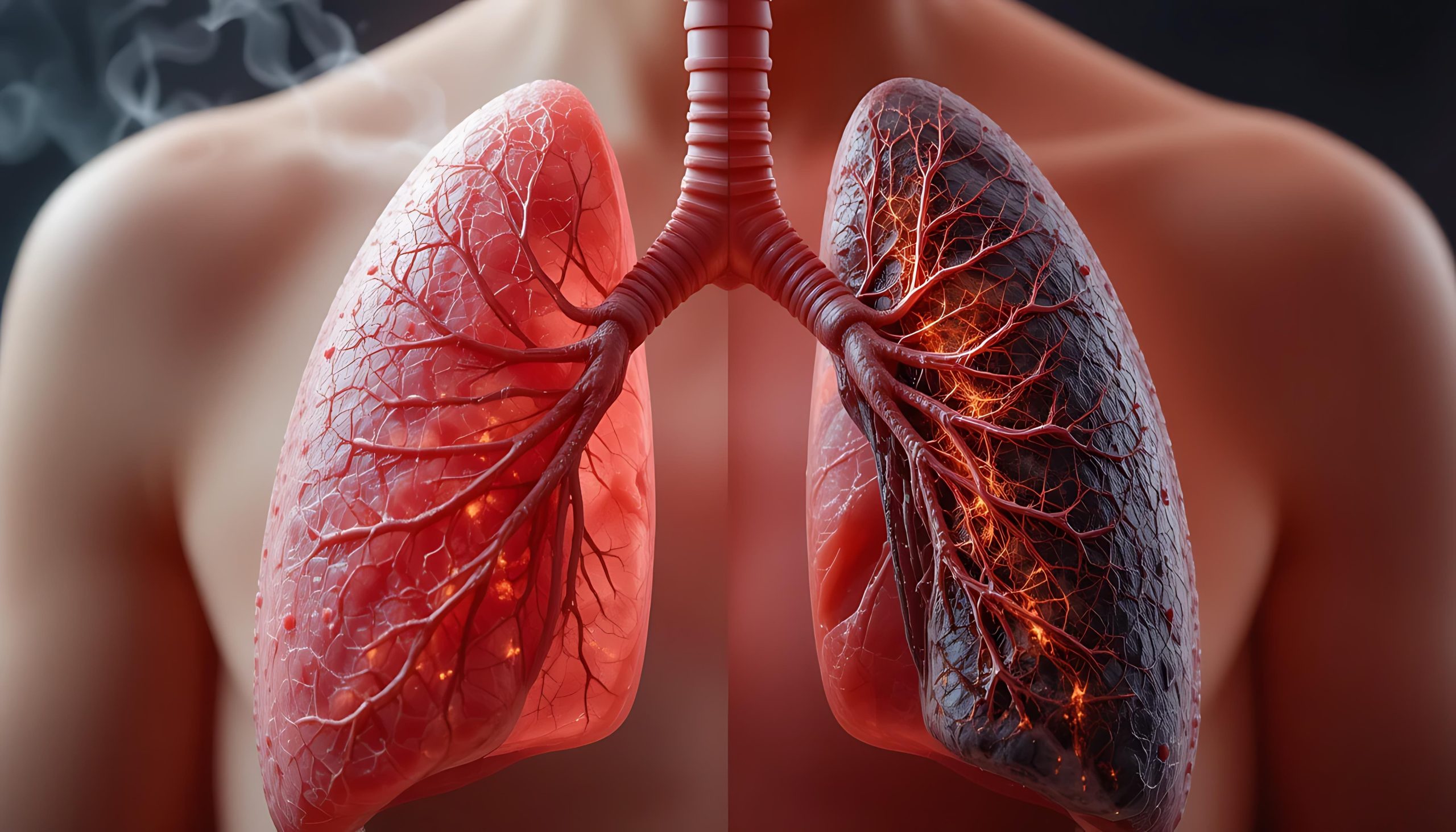
A aterosclerose é uma condição crônica que compromete as artérias, provocando o acúmulo de gordura, colesterol e cálcio nas paredes desses vasos. Com o tempo, essas placas, conhecidas como placas ateroscleróticas, tornam as artérias mais espessas e menos flexíveis, reduzindo o espaço interno por onde o sangue deveria fluir livremente.
Esse estreitamento pode afetar seriamente a circulação sanguínea em regiões vitais do corpo, como o coração, o cérebro, os rins e os membros inferiores. Se não for controlada, a doença pode desencadear eventos graves, como infarto do miocárdio, acidente vascular cerebral (AVC) e até falência renal ou amputações em casos avançados de isquemia periférica.
Causas e fatores de risco da aterosclerose
O desenvolvimento da aterosclerose é gradual e geralmente silencioso, influenciado por múltiplos fatores, muitos deles relacionados ao estilo de vida moderno.
Principais fatores de risco:
Colesterol LDL elevado: conhecido como “colesterol ruim”, favorece diretamente a formação das placas de gordura.
Hipertensão arterial: a pressão alta danifica o revestimento interno das artérias, facilitando a penetração de lipídios.
Tabagismo: o cigarro agride as paredes dos vasos e acelera a oxidação do colesterol, intensificando a inflamação.
Diabetes mellitus: níveis elevados de glicose no sangue contribuem para o dano vascular e inflamações silenciosas.
Sedentarismo e obesidade: afetam negativamente o metabolismo e aumentam o risco de resistência à insulina.
Histórico familiar: fatores genéticos também desempenham papel importante na predisposição à doença.
Sintomas da aterosclerose
Em suas fases iniciais, a aterosclerose pode se desenvolver sem causar nenhum sintoma. Porém, quando as artérias ficam significativamente obstruídas, os sinais começam a surgir, variando conforme o local afetado.
Sintomas mais comuns por região afetada:
Aterosclerose coronariana
- Dor no peito (angina), principalmente durante esforço físico;
- Falta de ar;
- Cansaço extremo;
- Palpitações.
Aterosclerose carotídea
- Tontura repentina;
- Dificuldade para falar;
- Perda de visão temporária em um dos olhos;
- Fraqueza súbita em um lado do corpo (pode indicar AVC em andamento).
Aterosclerose periférica
- Dor ou câimbras nas pernas ao andar (claudicação intermitente);
- Feridas que não cicatrizam;
- Sensação de frio, formigamento ou dormência nos pés.
Aterosclerose renal
- Hipertensão de difícil controle;
- Alterações nos exames de função renal, como creatinina elevada.
Diagnóstico da aterosclerose
O diagnóstico exige uma combinação entre avaliação clínica, exames laboratoriais e exames de imagem, que ajudam a identificar a localização e a gravidade das obstruções arteriais.
Exames laboratoriais
Perfil lipídico: avalia níveis de colesterol total, LDL, HDL e triglicerídeos.
Glicemia e hemoglobina glicada: investigam a presença de diabetes.
Marcadores inflamatórios: como proteína C-reativa ultrassensível (PCR-us), indicam risco cardiovascular aumentado.
Exames de imagem
Os exames por imagem são essenciais para confirmar o estreitamento das artérias e guiar as decisões terapêuticas.
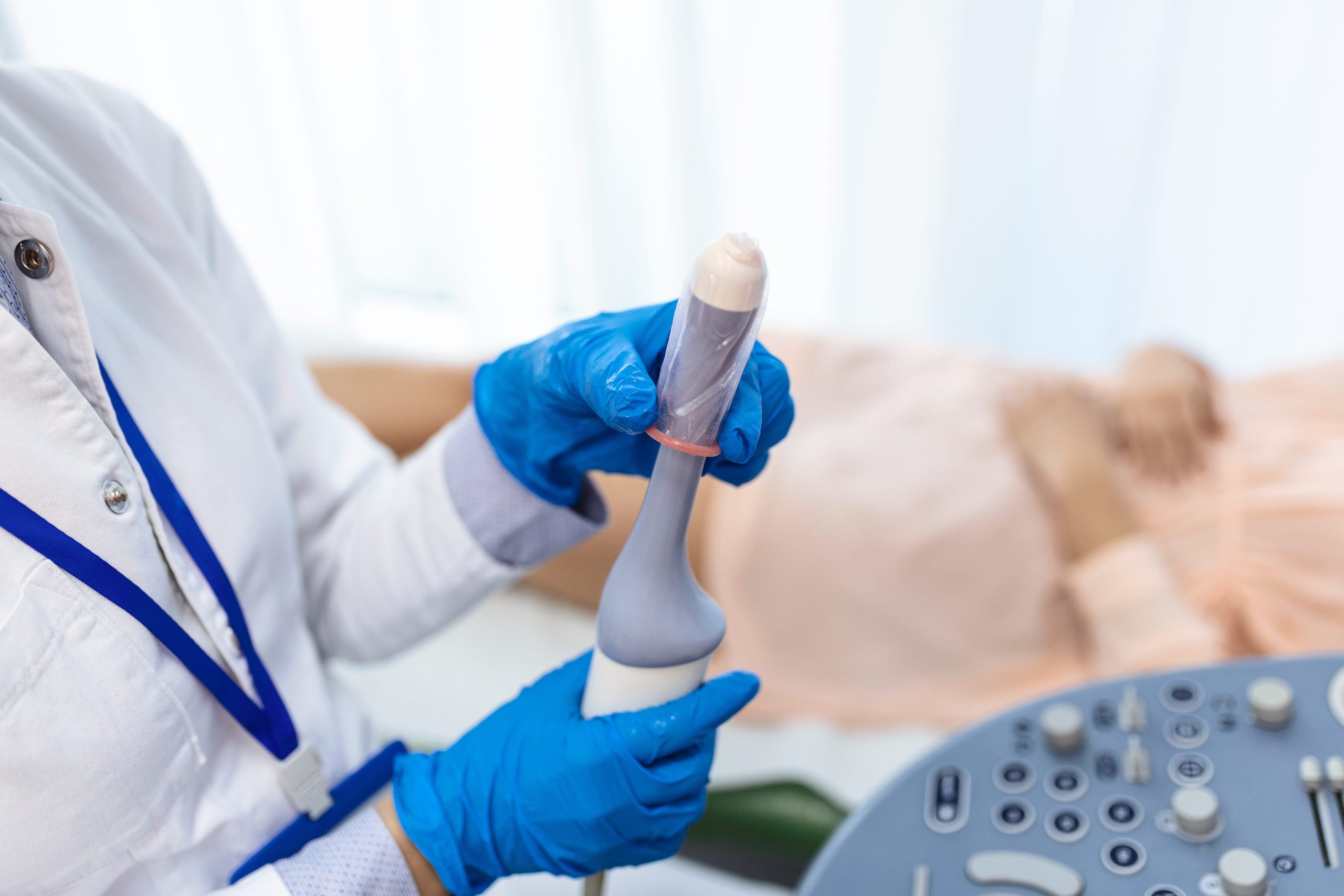
Ultrassonografia com doppler
Permite visualizar o fluxo sanguíneo e identificar placas de ateroma nas artérias carótidas, periféricas ou renais.
Tomografia computadorizada (TC)
Avalia a presença de cálcio nas artérias coronárias e, com contraste, permite observar o interior dos vasos com grande precisão. No Centro Radiológico, utiliza-se um tomógrafo com 80 detectores de estado sólido, possibilidade de reconstrução em 160 canais e cortes de 0,5 mm, que aumenta a acurácia diagnóstica e diminui o tempo de exame. Existe ainda uma redução de 75% da dose de radiação e protocolos específicos para avaliação cardiovascular.
Ressonância magnética cardiovascular
Exame de alta precisão que fornece imagens detalhadas das artérias sem uso de radiação. O Centro Radiológico conta com o equipamento de alto campo 1,5 tesla modelo ESPREE TOP LINE. Confortável para todos os biotipos e claustrofóbicos, já que possui ampla abertura do túnel, local onde fica posicionado o paciente. Além de protocolos otimizados para análise vascular e cardíaca.
Tratamento da aterosclerose
O tratamento da aterosclerose visa evitar a progressão da doença, reduzir o risco de eventos graves e melhorar a qualidade de vida. Ele é baseado em três pilares: mudanças no estilo de vida, controle medicamentoso e, quando necessário, intervenções cirúrgicas.
1. Ajustes no estilo de vida
Adotar hábitos saudáveis é uma das estratégias mais eficazes para controlar a aterosclerose. Isso inclui manter uma alimentação rica em frutas, vegetais, grãos integrais e gorduras saudáveis, evitando alimentos ultraprocessados e com alto teor de gordura saturada. A prática regular de atividades físicas, como caminhadas, ciclismo ou natação, por pelo menos 150 minutos semanais também contribui para o equilíbrio metabólico e vascular. Outro ponto fundamental é abandonar o tabagismo e controlar o peso corporal dentro de uma faixa adequada de IMC.
2. Uso de medicamentos
Quando as mudanças no estilo de vida não são suficientes, o uso de medicamentos se torna necessário. As estatinas são frequentemente prescritas para reduzir os níveis de colesterol LDL e estabilizar as placas de gordura. Anti-hipertensivos ajudam a proteger as artérias da pressão elevada, enquanto antiplaquetários, como a aspirina, reduzem o risco de formação de coágulos. Pacientes com diabetes também devem utilizar medicamentos específicos para manter a glicemia sob controle, reduzindo o risco de inflamação vascular.
3. Tratamentos intervencionistas ou cirúrgicos
Em casos mais graves, com obstruções relevantes ou sintomas persistentes, o tratamento pode envolver procedimentos como a angioplastia com stent, que consiste na inserção de um cateter com balão para abrir a artéria obstruída e posicionar uma pequena malha metálica que mantém o fluxo sanguíneo. Outra opção é a cirurgia de revascularização, como a ponte de safena, indicada quando há múltiplas obstruções nas artérias coronárias.
O acompanhamento médico regular e a realização periódica de exames são fundamentais para avaliar a evolução da doença e ajustar o tratamento conforme necessário.
Perguntas frequentes
O que causa aterosclerose?
A aterosclerose é causada pelo acúmulo de placas de gordura, colesterol e cálcio nas artérias, geralmente associado a fatores como colesterol alto, pressão alta, tabagismo, diabetes, sedentarismo e predisposição genética.
Quais alimentos causam aterosclerose?
Alimentos ricos em gorduras saturadas e trans, como frituras, carnes processadas, embutidos, fast food e produtos ultraprocessados, favorecem a formação de placas ateroscleróticas.
Como identificar uma aterosclerose?
A aterosclerose pode ser identificada por exames de imagem como doppler vascular, tomografia com score de cálcio e ressonância magnética, além da avaliação clínica e de exames laboratoriais.
Quais são os sintomas de aterosclerose nas pernas?
Dor ou câimbras nas pernas ao caminhar (claudicação intermitente), sensação de frio nos pés, feridas que não cicatrizam e dormência podem indicar aterosclerose periférica.
Quando a aterosclerose é grave?
A condição é considerada grave quando há obstrução significativa das artérias, risco de infarto, AVC ou quando provoca sintomas intensos e perda de função em órgãos vitais.
O que elimina a aterosclerose?
Embora não haja cura definitiva, é possível controlar a aterosclerose com mudanças no estilo de vida, medicamentos e, em casos mais avançados, procedimentos como angioplastia ou cirurgia de revascularização.
Quem tem aterosclerose tem pressão alta?
Nem todos os pacientes têm pressão alta, mas é comum que coexistam. A obstrução das artérias pode elevar a pressão arterial, especialmente se os rins forem afetados.
Quem tem aterosclerose pode tomar vitamina D?
Sim, a vitamina D pode ser usada sob orientação médica. Em alguns casos, ela até auxilia na regulação cardiovascular, mas o excesso deve ser evitado.
Quem tem aterosclerose pode comer ovo todo dia?
O consumo moderado de ovos é geralmente seguro. O risco depende do perfil lipídico individual e da forma de preparo. Prefira ovos cozidos ou pochê, evitando frituras.
Excelência em diagnóstico por imagem | Centro Radiológico
A aterosclerose é uma condição silenciosa, mas com consequências potencialmente graves. Identificar seus sintomas e controlar os fatores de risco são passos essenciais para preservar a saúde cardiovascular e evitar complicações como infarto e AVC.
Com o acompanhamento médico adequado e o uso de exames de imagem de alta qualidade é possível detectar a doença precocemente e iniciar o tratamento de forma eficaz.
Você já fez um check-up cardiovascular nos últimos anos? Essa simples decisão pode ser o primeiro passo para cuidar do seu coração e prevenir complicações futuras.
Conheça o Centro Radiológico
Nós entendemos que a saúde é um dos bens mais valiosos da vida e reconhecemos a importância de exames de imagem de alta qualidade para um diagnóstico preciso. Por isso, gostaríamos de te convidar para conhecer o Centro Radiológico.
No Centro Radiológico, estamos empenhados em fornecer serviços de imagem excepcionais em um ambiente confortável e acolhedor. Dispomos de uma variedade de modalidades de imagem de última geração, incluindo ressonância magnética, tomografia computadorizada, ultrassom e raios-X. Todos executados por uma equipe de profissionais altamente qualificados e dedicados a oferecer a melhor assistência possível. Acesse o link e agende já o seu exame e cuide da sua saúde.E não deixe de acompanhar mais conteúdos na central educativa.